Alles, was Sie über das Kiefergelenk wissen müssen: Ein umfassender Leitfaden
Das Kiefergelenk ist ein komplexes und empfindliches Gelenk, das eine zentrale Rolle in vielen täglichen Aktivitäten spielt. Ein Bewusstsein für seine Funktion und die häufigen Probleme, die auftreten können, ist der erste Schritt zur Vorbeugung und Behandlung von Beschwerden. Bei anhaltenden oder schweren Symptomen ist es wichtig, professionelle Hilfe in Anspruch zu nehmen, um die bestmögliche Behandlung zu erhalten.
Das Kiefergelenk, auch als temporomandibuläres Gelenk (TMG) bekannt, ist eines der kompliziertesten und meistbeanspruchten Gelenke im menschlichen Körper. Es verbindet den Unterkiefer (Mandibula) mit dem Schläfenbein (Os temporale) des Schädels und ermöglicht eine Vielzahl von Bewegungen, die für das Kauen, Sprechen und Schlucken unerlässlich sind. In diesem Artikel werfen wir einen detaillierten Blick auf die Struktur, Funktion, häufige Probleme und mögliche Behandlungsmethoden des Kiefergelenks.
Die Anatomie des Kiefergelenks
Das Kiefergelenk besteht aus mehreren Schlüsselkomponenten:
Kondylus: Der Kopf des Unterkiefers, der in die Gelenkgrube des Schläfenbeins passt.
Gelenkgrube: Eine Vertiefung im Schläfenbein, in der der Kondylus sitzt.
Gelenkscheibe (Diskus): Ein kleiner, faserknorpeliger Diskus, der zwischen dem Kondylus und der Gelenkgrube liegt und als Stoßdämpfer fungiert.
Gelenkkapsel: Eine faserige Kapsel, die das Gelenk umschließt und Stabilität verleiht.
Muskeln und Bänder: Mehrere Muskeln und Bänder unterstützen das Kiefergelenk und ermöglichen seine Bewegungen, darunter der Masseter, der Temporalis und die Pterygoideus-Muskeln.
Funktionen des Kiefergelenks
Das Kiefergelenk ermöglicht eine Vielzahl von Bewegungen:
Öffnen und Schließen des Mundes: Essentiell für das Kauen und Sprechen.
Seitliche Bewegungen: Ermöglicht das Zerkleinern der Nahrung durch Mahlbewegungen.
Vorwärts- und Rückwärtsbewegungen: Unterstützt die Feinabstimmung beim Kauen.
Häufige Probleme mit dem Kiefergelenk
Probleme mit dem Kiefergelenk werden als craniomandibuläre Dysfunktion (CMD) bezeichnet und können eine Vielzahl von Symptomen umfassen, darunter:
Schmerzen: Im Bereich des Kiefers, des Gesichts, der Ohren oder des Nackens.
Knacken oder Knirschen: Geräusche beim Öffnen oder Schließen des Mundes.
Eingeschränkte Beweglichkeit: Schwierigkeiten beim Öffnen des Mundes oder ein „Blockieren“ des Kiefers.
Kopfschmerzen: Häufig durch Verspannungen und Fehlstellungen des Kiefers verursacht.
Tinnitus: Das Kiefergelenk kann einen starken Einfluss auf das Ohr haben und Symptome wie Tinnitus auslösen.
Cervikalsyndrom: Verspannungen im Kiefer können zu (chronischen) Problemen in der Halswirbelsäule führen und gehören daher immer abgeklärt bei Diagnosen, welche die Halswirbelsäule betreffen.
Ursachen von Kiefergelenksproblemen
Die Ursachen von CMD sind vielfältig und oft komplex. Zu den häufigsten zählen:
Stress und Muskelverspannungen: Häufiges Zusammenpressen oder Knirschen der Zähne (Bruxismus) kann das Kiefergelenk belasten.
Fehlstellungen der Zähne oder des Kiefers: Malokklusion oder eine falsche Bisslage können das Gelenk beeinträchtigen.
Verletzungen: Schläge auf das Kiefergelenk oder den Kieferknochen können zu TMD führen.
Arthritis: Entzündliche Gelenkerkrankungen können auch das Kiefergelenk betreffen.
Behandlungsmöglichkeiten
Die Behandlung von CMD hängt von der Ursache und der Schwere der Symptome ab. Zu den gängigen Ansätzen gehören:
Schmerzmanagement: Mit Schmerzmitteln oder entzündungshemmenden Medikamenten.
Physiotherapie: Übungen und Techniken zur Entspannung und Stärkung der Kiefermuskulatur.
Zahnschienen: Spezielle Schienen können helfen, den Druck auf das Kiefergelenk zu reduzieren und Bruxismus (Zähneknirschen) zu kontrollieren (dies kann nämlich zu massiven Zahnschäden bis hin zum Zahnverlust führen).
Stressbewältigung: Techniken wie Meditation oder Biofeedback können helfen, Stress und Muskelverspannungen zu reduzieren.
Zahnärztliche Korrekturen: In einigen Fällen können kieferorthopädische Behandlungen oder chirurgische Eingriffe erforderlich sein, um Fehlstellungen zu korrigieren.
Prävention
Um Problemen mit dem Kiefergelenk vorzubeugen, können folgende Maßnahmen hilfreich sein:
Vermeidung von übermäßiger Belastung: Vermeide Kaugummikauen oder harte Lebensmittel, die das Gelenk belasten können.
Erhaltung einer guten Haltung: Eine korrekte Kopf- und Nackenhaltung kann dazu beitragen, das Kiefergelenk zu entlasten.
Erlernen von Wahrnehmungs- und Entspannungstechniken bei einem Physiotherapeuten
Regelmäßige Zahnarztbesuche: Regelmäßige Kontrollen können helfen, Probleme frühzeitig zu erkennen und zu behandeln.
Das Kiefergelenk ist ein komplexes und empfindliches Gelenk, das eine zentrale Rolle in vielen täglichen Aktivitäten spielt. Ein Bewusstsein für seine Funktion und die häufigen Probleme, die auftreten können, ist der erste Schritt zur Vorbeugung und Behandlung von Beschwerden. Bei anhaltenden oder schweren Symptomen ist es wichtig, professionelle Hilfe in Anspruch zu nehmen, um die bestmögliche Behandlung zu erhalten.
Wir haben alle eine Grundausbildung in Physiotherapie und sind ausgebildete Osteopathen. Mit unserem umfangreichen Wissen helfen wir Ihnen gerne dabei, Ihre Kiefergelenksprobleme in den Griff zu bekommen oder Kiefergelenksbeschwerden vorzubeugen.
Gerne können Sie sich einen Termin bei uns ausmachen:
Wir freuen uns, Sie in unserer Gemeinschaftsordination praxis13 in der Hietzinger Hauptstraße 36/7, 1130 Wien begrüßen zu dürfen!
Foto von Shutterstock.com
Keine Panik - Ängste gemeinsam überwinden | Angst- und Panikbewältigung in der Gruppe (Wien)
Keine Panik - Ängste gemeinsam überwinden: Bewältigung von Angst und Panik durch verhaltensorientierte Gruppentherapie in Wien. Unter der Leitung der klinischen Psychologin und Psychotherapeutin MMag. Sandra Katzer können Sie im Rahmen einer Gruppentherapie Ängste überwinden und Strategien zur Angstbewältigung und Panikbewältigung erlernen.
Ab 11.09.24 findet wieder eine Gruppentherapie für Menschen mit Angststörungen unter der Leitung von MMag. Sandra Katzer (Klinische Psychologin und Verhaltenstherapeutin) in der Praxis 13 statt.
Im Rahmen dieser verhaltenstherapeutisch orientierten Gruppe erhalten Betroffene Hilfe im Umgang und in der Bewältigung Ihrer Ängste und können sich In einer geschützten Gruppenatmosphäre mit Anderen austauschen.
Die Gruppentherapie beinhaltet insgesamt 8 Termine in einer Kleingruppe zu je 90 Minuten und findet im September und Oktober 2024 statt (Termine siehe Folder unten). Die Anmeldung für die Gruppe erfolgt nach einem Vorgespräch (Einzelstunde 50 Minuten zu 110 Euro).
Ort: praxis13, Hietzinger Hauptstraße 36/7, 1130 Wien.
Anmeldungen für ein Vorgespräch bei MMag. Sandra Katzer unter +43 681 20356499 oder info@sandrakatzer.at.
Durch klicken auf den Folder können Sie ihn hinunter laden.
Verhaltenstherapie: Ein Weg zu einem besseren Leben
Verhaltenstherapie in Wien - Ein Weg zu einem besseren Leben
Verhaltenstherapie ist eine weit verbreitete und wissenschaftlich fundierte Methode zur Behandlung psychischer Störungen. Sie basiert auf dem Prinzip, dass unser Verhalten, unsere Gedanken und unsere Gefühle miteinander verknüpft sind und dass Veränderungen in einem dieser Bereiche positive Effekte auf die anderen haben können. In diesem Blogartikel möchten wir Ihnen einen Überblick über die Verhaltenstherapie geben, ihre Grundlagen erklären und zeigen, wie sie Ihnen helfen kann, ein besseres Leben zu führen.
Was ist Verhaltenstherapie?
Verhaltenstherapie, insbesondere die kognitive Verhaltenstherapie (KVT) bezeichnet, ist eine Form der Psychotherapie, die darauf abzielt, ungesunde Verhaltensweisen, Denkmuster und emotionale Reaktionen zu identifizieren und zu verändern. Sie wurde in den 1950er Jahren entwickelt und hat sich seitdem kontinuierlich weiterentwickelt. Heute wird sie erfolgreich zur Behandlung einer Vielzahl von psychischen Problemen eingesetzt, darunter Angststörungen, Depressionen, Essstörungen, Zwangsstörungen und Persönlichkeitsstörungen.
Die Grundlagen der Verhaltenstherapie
Die Verhaltenstherapie basiert auf der Annahme, dass problematisches Verhalten erlernt ist und somit auch wieder verlernt oder durch gesünderes Verhalten ersetzt werden kann. Dabei spielen zwei zentrale Konzepte eine wichtige Rolle: die klassische Konditionierung und die operante Konditionierung.
1. Klassische Konditionierung: Dieses Prinzip beschreibt, wie bestimmte Reize bestimmte Reaktionen hervorrufen können. Ein bekanntes Beispiel ist der Pavlovsche Hund, bei dem das Läuten einer Glocke (neutraler Reiz) mit der Fütterung (unkonditionierter Reiz) gekoppelt wurde, sodass der Hund schließlich schon beim Klang der Glocke zu speicheln begann (konditionierte Reaktion).
2. Operante Konditionierung: Dieses Konzept basiert auf der Idee, dass die Häufigkeit eines Verhaltens durch seine Konsequenzen beeinflusst wird. Positive Konsequenzen (Belohnungen) verstärken ein Verhalten, während negative Konsequenzen (Bestrafungen) es verringern. Zum Beispiel kann ein Kind, das für gutes Benehmen gelobt wird, dieses Verhalten häufiger zeigen.
Methoden der Verhaltenstherapie
In der Verhaltenstherapie kommen verschiedene Techniken und Strategien zum Einsatz, die individuell auf die Bedürfnisse des Patienten abgestimmt werden. Einige der häufigsten Methoden sind:
Reizkonfrontation/Expositionsbehandlung: Diese Technik wird oft zur Behandlung von Angststörungen eingesetzt. Dabei wird der Patient schrittweise und kontrolliert mit den angstauslösenden Situationen konfrontiert, um eine Desensibilisierung zu erreichen und die Angst abzubauen.
Kognitive Umstrukturierung: Diese Methode zielt darauf ab, dysfunktionale Kognitionen zu identifizieren und durch realistischere und funktionale Kognitionen zu ersetzen. Dies kann helfen, Depressionen und Angstzustände zu lindern
Operante Verfahren: Zielen auf eine Verhaltensänderung durch Verhaltenskonsequenzen ab. Durch positive Verstärkung wird erwünschtes Verhalten gefördert. Zum Beispiel kann ein Patient, der erfolgreich soziale Aktivitäten meidet, belohnt werden, wenn er sich sozial engagiert. Beispielsweise Aufbau des gewünschten Verhaltens durch Skoping bei der Therapie von Essstörungen.
Achtsamkeit und Akzeptanz: Diese Ansätze, die oft in der sogenannten Achtsamkeitsbasierten Kognitiven Therapie (MBCT) und der Akzeptanz- und Commitment-Therapie (ACT) Anwendung finden, helfen den Patienten, ihre Gedanken und Gefühle ohne Bewertung zu akzeptieren und sich auf den gegenwärtigen Moment zu konzentrieren.
Wie läuft eine Verhaltenstherapie ab?
Der Ablauf einer Verhaltenstherapie beginnt in der Regel mit einer ausführlichen Diagnostik und Anamnese. Der Therapeut und der Patient arbeiten gemeinsam daran, die spezifischen Probleme und Ziele zu identifizieren. Daraufhin folgt eine individuelle Problemanalyse und die Erstellung eines Behandlungsplans.
Eine typische Sitzung dauert etwa 50 Minuten und findet wöchentlich statt. Die Anzahl der Sitzungen variiert je nach Problemstellung und Therapiefortschritt, liegt aber oft zwischen 10 und 20 Sitzungen.
Während der Therapie werden verschiedene Techniken angewendet, und der Patient erhält oft Hausaufgaben, um das Gelernte im Alltag umzusetzen. Dies kann beispielsweise das Führen eines Tagebuchs über Gedanken und Gefühle oder das Üben von Entspannungstechniken umfassen.
Vorteile der Verhaltenstherapie
Die Verhaltenstherapie bietet viele Vorteile:
Evidenzbasierte Methode: Zahlreiche Studien belegen die Wirksamkeit der Verhaltenstherapie bei verschiedenen psychischen Störungen.
Kurzfristige Behandlung: Im Vergleich zu anderen Therapieformen kann die Verhaltenstherapie oft schneller Ergebnisse liefern.
Aktive Beteiligung: Der Patient wird aktiv in den Therapieprozess einbezogen und lernt, selbst Verantwortung für seine Genesung zu übernehmen.
Langfristige Effekte: Durch das Erlernen neuer Fähigkeiten und Strategien können Patienten auch nach Abschluss der Therapie von den positiven Effekten profitieren.
Fazit
Die Verhaltenstherapie ist eine bewährte Methode zur Behandlung psychischer Störungen und zur Verbesserung des allgemeinen Wohlbefindens. Sie bietet praktische Werkzeuge und Techniken, um negative Verhaltensweisen und Denkmuster zu erkennen und zu ändern. Wenn Sie das Gefühl haben, dass Sie von einer Verhaltenstherapie profitieren könnten, zögern Sie nicht, sich an einen qualifizierten Therapeuten zu wenden. Ein besseres Leben ist möglich – und die Verhaltenstherapie kann Ihnen helfen, dieses Ziel zu erreichen.
Unsere Expertin für Verhaltenstherapie ist die Psychologin und Psychotherapeutin MMag. Sandra Katzer. Termine können Sie unter +43 681 20356499 oder info@sandrakatzer.at vereinbaren.
Wir freuen uns, Sie in unserer Gemeinschaftsordination praxis13 in der Hietzinger Hauptstraße 36/7, 1130 Wien begrüßen zu dürfen!
foto von Calvin Mano@calie
Alles, was Sie über das Cervikalsyndrom wissen müssen
physiotherapie nach hüft-tep in wien: übungen, verhaltensschulung, manuelle therapie, narbenbehandlung.
Das Cervikalsyndrom, auch als zervikale Dysfunktion bekannt, ist ein weit verbreitetes Gesundheitsproblem, das viele Menschen betrifft. Es bezieht sich auf Schmerzen, Unwohlsein und Einschränkungen im Bereich der Halswirbelsäule. Diese Beschwerden können auf verschiedene Ursachen zurückzuführen sein und können das tägliche Leben stark beeinträchtigen. In diesem Artikel werden wir einen genaueren Blick auf das Cervikalsyndrom werfen, seine Symptome, Ursachen und Behandlungsmöglichkeiten diskutieren.
Symptome des Cervikalsyndroms
Das Hauptsymptom des Cervikalsyndroms ist Nackenschmerzen. Diese können sich als dumpfer, ziehender Schmerz manifestieren, der sich in den Schultern und Armen ausbreiten kann. Zusätzlich zu den Nackenschmerzen können auch Kopfschmerzen auftreten, die häufig von Steifheit im Nacken begleitet werden. Einige Menschen erleben auch Schwindelgefühle oder Taubheitsgefühle in den Armen und Händen.
Ursachen des Cervikalsyndroms
Das Cervikalsyndrom kann durch verschiedene Faktoren verursacht werden, darunter:
1. Muskelverspannungen und -verletzungen: Überanstrengung der Nackenmuskulatur durch schlechte Körperhaltung, falsches Heben oder plötzliche Bewegungen kann zu Muskelverspannungen und -verletzungen führen, die Nackenschmerzen verursachen.
2. Degenerative Veränderungen: Alterungsprozesse wie Bandscheibendegeneration oder Arthrose können zu einer Abnahme des Abstands zwischen den Wirbeln und zur Entstehung von Knochensporen führen, die auf Nerven drücken und Schmerzen verursachen können.
3. Verletzungen: Unfälle wie Autounfälle oder Stürze können zu Verletzungen der Halswirbelsäule führen, die das Cervikalsyndrom auslösen können. Dies kann eine Schleudertrauma-Verletzung umfassen, bei der der Kopf plötzlich vor- und zurückgeschleudert wird.
4. Erkrankungen: Bestimmte medizinische Bedingungen wie Bandscheibenvorfälle, Spinalstenose oder rheumatoide Arthritis können ebenfalls Nackenschmerzen und andere Symptome des Cervikalsyndroms verursachen.
Behandlung des Cervikalsyndroms
Die Behandlung des Cervikalsyndroms hängt von der zugrunde liegenden Ursache und der Schwere der Symptome ab. Zu den gängigen Behandlungsmethoden gehören:
1. Physiotherapie: Gezielte Übungen zur Stärkung der Nackenmuskulatur, Dehnübungen und manuelle Therapie können helfen, die Symptome zu lindern und die Beweglichkeit im Nackenbereich zu verbessern.
2. Medikamente: Schmerzmittel, Muskelrelaxantien und entzündungshemmende Medikamente können zur Linderung von Nackenschmerzen eingesetzt werden.
3. Wärme- und Kältetherapie: Die Anwendung von Wärme- oder Kältepackungen auf den Nackenbereich kann Schmerzen lindern und Muskelverspannungen lockern.
4. Osteopathie, Chiropraktik und Akupunktur: Einige Menschen finden Linderung durch alternative Therapien wie Chiropraktik oder Akupunktur, die darauf abzielen, den Energiefluss im Körper zu verbessern und die Symptome des Cervikalsyndroms zu lindern. Osteopathie beinhaltet chiropraktische Techniken und geht noch darüber hinaus. So wird vor einer osteopathischen Behandlung eine sehr genaue Analyse gemacht, um die genaue Ursache der Beschwerden festzustellen und es wird der gesamte Körper mit einbezogen, also auch die inneren Organe und das gesamte Nervensystem.
5. Vermeidung von belastenden Aktivitäten: Es ist wichtig, belastende Aktivitäten zu vermeiden, die die Symptome verschlimmern könnten, und eine gute Körperhaltung zu bewahren, um weitere Schäden zu verhindern.
Fazit
Das Cervikalsyndrom kann ein belastendes Gesundheitsproblem sein, das die Lebensqualität erheblich beeinträchtigen kann. Durch eine Kombination aus gezielter Behandlung, Physiotherapie und präventiven Maßnahmen können die Symptome jedoch oft effektiv gelindert werden. Bei anhaltenden oder schweren Beschwerden ist es wichtig, einen Arzt aufzusuchen, um eine genaue Diagnose und geeignete Behandlungsoptionen zu erhalten. Mit der richtigen Behandlung und Selbstfürsorge können Menschen mit Cervikalsyndrom oft eine Verbesserung ihrer Symptome erfahren und wieder ein aktives und schmerzfreies Leben führen.
Unser Experte für Cervikalsyndrom ist Ingo Janous. Termine können Sie unter online unter folgendem Link vereinbaren.
Wir freuen uns, Sie in unserer Gemeinschaftsordination praxis13 in der Hietzinger Hauptstraße 36/7, 1130 Wien begrüßen zu dürfen!
Foto von Klara Kulikova @kkalerry
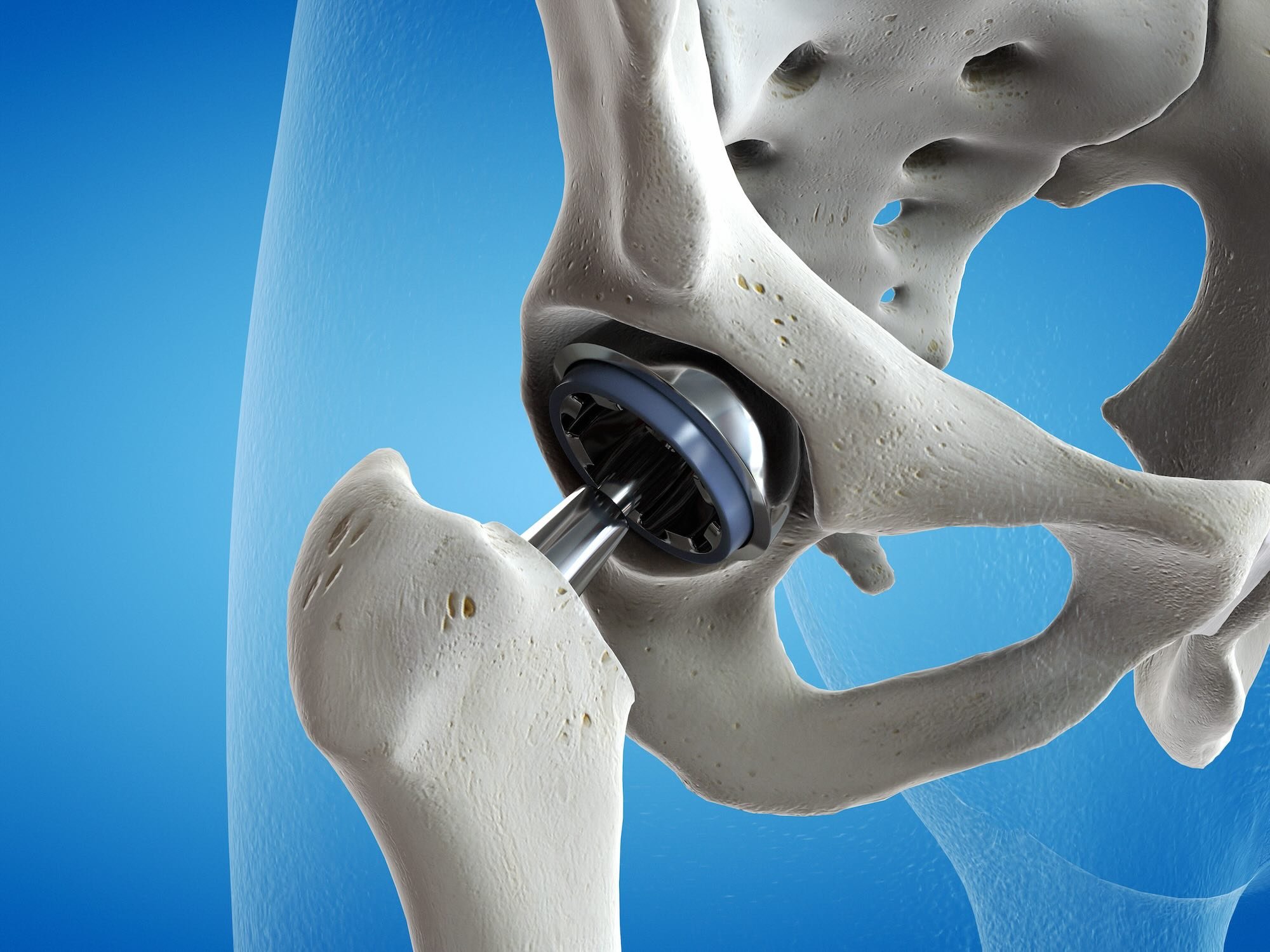
Physiotherapie nach Hüft-TEP (Totalendoprothese) in Wien | Gelenksersatz des Hüftgelenks
physiotherapie nach hüft-tep in wien: übungen, verhaltensschulung, manuelle therapie, narbenbehandlung.
Bei einer Hüft-TEP (Totalendoprothese) handelt es sich um einen vollständigen Gelenksersatz des Hüftgelenks (Atriculatio Coxae).
Ursachen
Die häufigste Ursache für eine Hüft-TEP ist eine Arthrose des Hüftgelenks. Eine Arthrose kann durch den natürlichen Alterungsprozess, aber auch durch angeborene Fehlstellungen, wie etwa eine Hüftdysplasie entstehen. Typische Kennzeichen einer fortgeschrittenen Arthrose sind wiederkehrende Schmerzen im Bereich des Hüftgelenks, des Beckens oder der Beine, sowie eine eingeschränkte Beweglichkeit.
Jedoch kann eine Hüft-TEP auch bei Verletzungen wie eines Oberschenkelhalsbruches nötig sein.
Diagnose
Die Hüftgelenksarthrose wird üblicherweise von OrthopädInnen mit Hilfe eines Röntgens diagnostiziert. Früher wurde ein Gelenksersatz möglichst weit hinaus gezögert, da die Lebensdauer der Prothesen etwa 15-20 Jahre betrug. Im Gegensatz dazu wird heutzutage empfohlen, einen Gelenksersatz frühzeitiger durchzuführen, um mögliche Folgeschäden an anderen Gelenken (etwa durch schmerzbedingte Ausweichbewegungen beim Gehen) und zu starken Muskelabbau zu vermeiden. Die Prothesen haben eine lange Lebensdauer und müssen in der Regel nicht mehr getauscht werden.
Vorbereitung auf eine Operation
Manche orthopädische Spitäler bieten bereits eine umfassende Aufklärung vor der Operation an, um diese gut vorzubereiten und eine rasche Rehabilitation zu gewährleisten. Die PatienInnen lernen mit Krücken zu gehen und bekommen Übungen und Verhaltensregeln, die ihnen helfen, sich gut nach der Operation zurecht zu finden. Gerne unterstützen wir Sie in unserer Praxis, um Sie bestmöglich auf die anstehende Operation vorzubereiten.
Operation
Die Operation wird in Voll- oder Teilnarkose (Spinalanästhesie) durchgeführt. Die künstliche Gelenkschale wird im Becken verankert und der Schaft mit der Gelenkkugel im Oberschenkelknochen.
In den meisten Fällen kann heutzutage die minimal-invasiven Methode durchgeführt werden, wodurch das Risiko Muskeln oder Nerven zu verletzen, sehr gering ist. Die Operation dauert im Schnitt 20 Minuten. Daher ist auch die Rehabilitation nach der Operation deutlich rascher und unkomplizierter, als dies noch vor 10 Jahren der Fall war.
Rehabilitation
Die Rehabilitation nach Hüft-TEPs mit der minimal-invasiven Methode läuft meistens unkompliziert ab und die PatientInnen sind sehr rasch wieder mobil. Viele OrthopädInnen empfehlen Ihren PatientInnen eine Physiotherapie bei niedergelassenen TherapeutInnen durchzuführen. Es ist wichtig, gezielte Übungen durchzuführen und die Muskel wieder aufzubauen, um das Gelenk zu stabilisieren. Auch sind die richtigen Verhaltensmaßnahmen in der ersten Zeit nach der Operation wichtig. Chirurgen warnen jedoch vor einer Überbelastung postoperativ, weswegen eine Kur - wenn überhaupt - erst zu einem späteren Zeitpunkt empfohlen werden kann.
Wenn geplant ist, dass Ihr Hüftgelenk ersetzt wird, oder Sie bereits die Operation hinter sich haben, sind Sie in unserer Praxis herzlich Willkommen, um Unterstützung für eine optimale Rehabilitation zu erhalten.
Unser Experte für Totalendoprothesen der Hüfte ist Markus Schmidt. Termine können Sie unter +43 650 4638867 vereinbaren.
Wir freuen uns, Sie in unserer Gemeinschaftsordination praxis13 in der Hietzinger Hauptstraße 36/7, 1130 Wien begrüßen zu dürfen!
Die Halswirbelsäule - Aufbau, Funktion und Therapie
was bei nackenbeschwerden wirklich hilft - die analyse der belastungsfaktoren muss genauso individuell sein wie die behandlung.
Als Halswirbelsäule (Articulatio cervicalis) bezeichnet man den ersten Abschnitt der Wirbelsäule unterhalb vom Kopf. Sie setzt sich aus sieben Wirbelkörpern zusammen, die durch Bandscheiben (Disci vertebrales) voneinander getrennt sind. Nur zwischen Kopf und erstem Halswirbel (Atlas) befindet sich keine Bandscheibe.
Die Halswirbelsäule zeichnet sich durch ihre hohe Beweglichkeit aus. Man unterscheidet drei primäre Bewegungsrichtungen: Die Beugung (Flexion) und Streckung (Extension), die Seitneigung nach rechts und links (Lateralflexion) sowie die Drehung (Rotation). Gemeinsam mit der Mobilität der Brustwirbelsäule und des Schultergürtels kann der Kopf um circa 90° zur Seite gedreht werden.
Ansicht einer gesunden Wirbelsäule von hinten und von der Seite
Physiologisch sollte die Krümmung der Wirbelsäule wie im Bild oben aussehen. In der Ansicht von hinten sieht eine gesunde Wirbelsäule aus wie eine vertikale Linie, während sie in der Seitenansicht idealerweise eine doppelte Krümmung aufweisen sollte. Die Hals- und die Lendenwirbelsäule sind etwas nach vorne geschwungen (Lordose) und die Brustwirbelsäule und das Kreuzbein leicht nach hinten geschwungen (Kyphose).
Es gibt unterschiedliche Gründe, warum die Krümmungen der Wirbelsäule von diesem Ideal abweichen können. Viele Menschen haben von Geburt an beispielsweise eine gestreckte Brustwirbelsäule, die oftmals durch eine verstärkte Hals- und oder Lendenwirbelsäulen-Lordose kompensiert wird. Es können jedoch auch einseitige Belastungen oder Fehlhaltungen dazu führen, dass sich die Krümmungen der Wirbelsäule im Laufe der Jahre und Jahrzehnte verändern.
Röntgen einer Halswirbelsäule mit Streckfehlstellung
Anatomisch werden die Halswirbel (cervikale Wirbel) als C1 (erster Halswirbel) bis C7 (siebter Halswirbel) bezeichnet. Mit C0 ist der Kopf (Schädel) gemeint. Jeder Wirbel besteht aus einem Wirbelkörper (Corpus vertebrae), einem Wirbelbogen (Arcus vertebrae), zwei Seitenfortsätzen (Processi transversi), vier Gelenksfortsätzen (Processi articularis - sie kommunizieren mit dem darüber und darunter liegenden Wirbelkörpern) und einem Dornfortsatz (Processus spinosus - dieser liegt ganz hinten und ist bei schlanken Menschen als kleine Spitzen in der Mitte des Rücken sichtbar).
Der Atlas und der Axis (2. Halswirbel) zeigen sich in Form und Funktion anders als die restlichen fünf Wirbelkörper, die annähernd gleich aussehen. Aufgrund der Tatsache, dass das Gehirn immer darauf abzielt, dass die Augen horizontal ausgerichtet sind, kommt es in diesen ersten beiden Halswirbelgelenken (C0/C1, also zwischen Kopf und erstem Halswirbel sowie C1/C2, also zwischen erstem und zweiten Halswirbel) häufig zu Fehlstellungen, da diese die Achsenabweichungen des restlichen Körpers (wie etwa einen Beckenschiefstand) ausgleichen.
Sogenannte Atlaskorrekturen (Einrenkung des ersten Halswirbels) sollten daher immer nur von erfahrenen ÄrztInnen oder OsteopathInnen durchgeführt werden, die vorab klären, wo die tatsächliche Ursache der Fehlstellung liegt. Manchmal gehört bei der Therapie der Halswirbelsäule zuerst die Beckenfehlstellung oder beispielsweise eine Blockade in einem anderen Abschnitt der Wirbelsäule korrigiert, bevor die Position des ersten Halswirbels korrigiert wird, die unter Umständen nur eine Kompensation darstellt. Auch können Einflüsse von inneren Organgen (wie etwa dem Magen) über Faszienspanungen bis in die Halswirbelsäule übertragen werden.
Darstellung des Atlas, Axis und der restlichen Halswirbel
Die Halswirbelsäule wird durch einen straffen Bandapparat stabilisiert. Es verläuft ein vorderes Längsband (Lig. longitudinale anterius) und ein hinteres Längsband (Lig. longitudinale posterius) dicht entlang der gesamten Wirbelsäule und hilft so dabei, die Wirbelkörper und die Bandscheiben in der Position zu halten. Des Weiteren gibt es viele kleine Bänder, die zwischen zwei übereinander stehenden Wirbelkörpern verlaufen und so zusätzliche Stabilität gewährleisten. Als Besonderheit gibt es in der Halswirbelsäule zwei kleine Bänder, welche den Fortsatz an der Vorderseite des zweiten Halswirbels (Dens axis) in der Position halten (Ligamentum apicis dentis und Ligamentum transversum atlantis). Dieser dient dazu, ein hohes Ausmaß an Drehbewegung zu ermöglichen. Diese Bänder sollten vor Manipulationen in der Halswirbelsäule immer auf ihre Stabilität geprüft werden, da sie verhindern, dass sich der Fortsatz des Axis in den Wirbelkanal bewegen kann. Das Ligamentum nuchae (Nackenband) verbindet die Dornfortsätze mit dem Hinterhauptbein und stabilisiert die Wirbelsäule, wenn man den Kopf vorneigt. Eine zusätzliche Membran zwischen Atlas und Schädel sorgt für zusätzliche Stabilität im ersten Halswirbel.
Austretende Nerven (gelb) und Verlauf Gefäße (blau und rot)
Auf jeder Höhe zwischen zwei Wirbelkörpern läuft ein Bündel an Nerven aus dem Wirbelkanal hinaus. Die vorderen Anteile der Nerven des 4. Halswirbels bis zum 1. Brustwirbel verbinden sich seitlich der Halswirbelsäule zu einem Nervengeflecht (Plexus brachialis). Aus ihm gehen die Nerven für die Arme, die Brust und die Schultern hervor. Die Nerven der ersten drei Halswirbel versorgen die Region des Kopfes und des Nackens. Der Nerv, der das Zwerchfell (Diaphragma abdominale - unser großer Atemmuskel) versorgt, entspringt zwischen 3. und 4. Halswirbel.
Entlang der Wirbelsäule, durch den dort sich bildenden Kanal, schlängeln sich beidseits die Ateria vertebralis mit ihren Venen hinauf zum Schädel. Neben der Ateria carotis interna ist sie eines der wichtigsten Gefäße für die Blutversorgung des Gehirns.
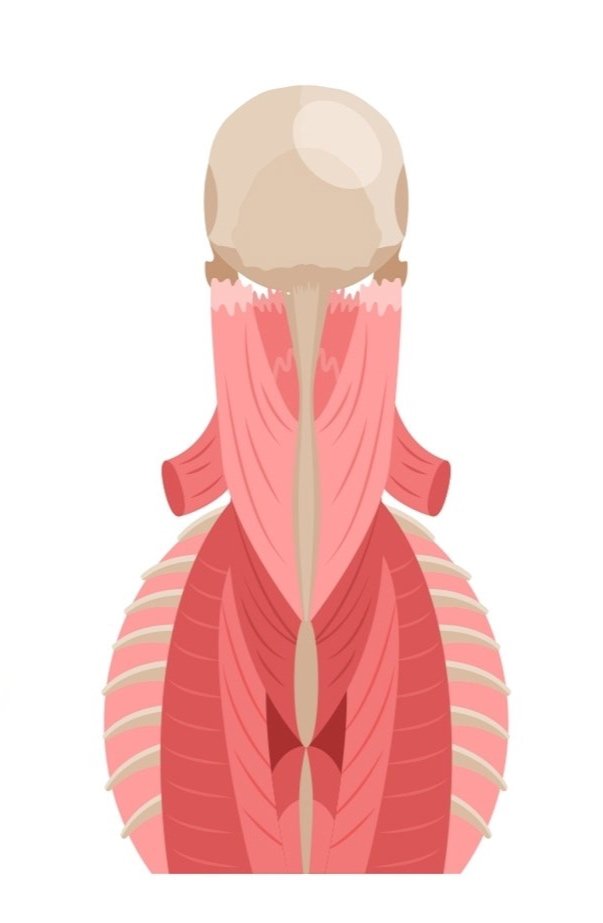
Kurze Nackenstrecker (Ansicht von hinten)
Lange Nackenstrecker (Ansicht von hinten)
Musculus Trapezius (Ansicht von hinten)
Sehr differenzierte und teils kräftig ausgeprägte Muskeln schützen die Halswirbelsäule zusätzlich und stabilisieren den Kopf. In der Tiefe befinden sich vier kurze Muskeln, die das Hinterhauptbein, den ersten und den zweiten Halswirbel miteinander verbinden. Sie werden als kurzen Nackenstrecker bezeichnet und sorgen für die Feinabstimmung der Bewegungen in der oberen Halswirbelsäule. Darüber befinden sich die langen Nackenstrecker, die Teil der autochthonen Rückenmuskulatur (M. erector spinae) sind und die gesamte Wirbelsäule hinunter bis zum Steißbein verbindet. Sie dienen dazu die Wirbelsäule aufzurichten und zu stabilisieren. Die äußerste Schicht des Nackens bildet der M. trapezius, der entsprechend seines Namens wie ein Trapez das Hinterhauptbein mit dem Schultergürtel bis hin zur mittleren Brustwirbelsäule verbindet.
Bei Beschwerden im Bereich der Halswirbelsäule kann ein Arzt zur Untersuchung ein Röntgen zur Beurteilung der knöchernen Strukturen oder auch ein MRT (Magnetresonanztherapie) oder CT (Computertomographie) veranlassen, um die Nerven, Bänder und Muskeln der Wirbelsäule zu beurteilen. Dadurch können oft, jedoch nicht immer, die Strukturen beurteilt werden, durch welche die Symptome entstehen.
Für eine zielgerichtete Therapie ist es jedoch nicht nur wichtig zu wissen, welche Strukturen die Symptome verursachen, sondern vor allem auch, wodurch die Ursache der Beschwerden hervorgerufen wurde. Daher ist eine umfassende Befunderhebung von einem Spezialisten nötig, um eine effektive und passende Therapie zu gewährleisten. Es kann sein, dass ein/e OsteopathIn an einer völlig anderen Stelle oder Struktur arbeitet, als an der Halswirbelsäule selbst, um die Funktion wieder herzustellen.
Unser Experte für Beschwerden der Halswirbelsäule ist Ingo Janous. Termine können Sie jederzeit online unter folgendem Link buchen: Termin für Osteopathie buchen.
Wir freuen uns, Sie in unserer Gemeinschaftsordination praxis13 in der Hietzinger Hauptstraße 36/7, 1130 Wien begrüßen zu dürfen!
Das Schultergelenk - Aufbau, Funktion und Behandlung
was bei nackenbeschwerden wirklich hilft - die analyse der belastungsfaktoren muss genauso individuell sein wie die behandlung.
Das Schultergelenk (lat. Articulatio glenohumeralis) wird aus dem Oberarmkopf (Caput humeri) und der Schulterblattgelenkspfanne (Cavitas glenoidalis) gebildet und daher auch als Glenohumeralgelenk bezeichnet. Es zeichnet sich durch seine große Beweglichkeit aus. So kann der Arm, unter Mitwirkung des Schultergürtels und der Wirbelsäule, um 180° gehoben werden. Die reine Schultergelenksbewegung beträgt dabei allerdings “nur” 90°. Um bis 170° zu beugen ist die Mitbewegung des Schultergürtels (Gelenke zwischen Schulterblatt, Schlüsselbein und Brustbein) verantwortlich und die restlichen 10° werden durch die Beweglichkeit der Wirbelsäule und der Rippen ermöglicht.
Beim Schultergelenk handelt es sich um ein Kugelgelenk, da der Oberarmkopf eine kugelähnliche Gestalt besitzt. Die Gelenksform bedingt das hohe Bewegungsausmaß, bringt gleichzeitig aber auch das Problem einer Instabilität mit sich. Diese muss durch die umgebende Muskulatur ausgeglichen werden. Damit das volle Bewegungsausmaß des Schultergelenks ausgeschöpft werden kann, muss der Oberarmkopf gleichermaßen rollen und gleiten. Würde der Oberarmkopf nur rollen, so würde der Oberarmknochen bereits nach wenigen Bewegungsgraden am Schulterdach anstehen.
Röntgenbild eines Schultergelenks
Hauptverantwortlich für die Stabilität und den Ablauf einer koordinierten Roll-Gleit-Bewegung im Schultergelenk ist die sogenannte Rotatorenmanschette. Es handelt sich dabei um vier kurze Muskeln, die sehr nahe am Schultergelenk verlaufen und bei jeder Bewegung differenziert zusammen spielen: Musculus Supraspinatus, Musculus Infraspinatus, Musculus Teres minor und Musculus Subscapularis. Der Spannungszustand und das Zusammenspiel der einzelnen Muskeln ist dabei ausschlaggebend, wie gut das Schultergelenk zentriert wird. Hat einer der Muskeln zu viel Spannung oder befindet sich das Schultergelenk selbst in einer schlechten Position (etwa durch eine schlechte Haltung oder ständiges Hochziehen der Schultern bei Stress), so läuft die Bewegung des Schultergelenks schlecht zentriert ab. Das kann dazu führen, dass der Oberarmkopf mehr rollt als gleitet, was eine Einklemmung von Muskeln bzw. Sehnen (Impingement-Syndrom) oder sogar eine Luxation des Schultergelenks zur Folge haben kann (meist bei zusätzlicher Krafteinwirkung, etwa bei einem Sturz).
Rotatorenmanschette des Schultergelenks
Für zusätzliche Führung und Stabilität im Glenohumeralgelenk sorgt eine Gelenkslippe (Labrum glenoidale), die als eine knorpelige Auflagefläche das Gelenk nach unten hin verdickt und dadurch verhindert, dass der Oberarmkopf bodenseitig auf der Gelenkspfanne rutscht. Das Labrum kann bei traumatischen Verletzungen wie Sportunfällen oder auch bei einer Schulter-Luxation aus- oder einreissen (Labrum Läsion).
Die Kapsel des Schultergelenks ist schlaff und locker und begünstigt das große Bewegungsausmaß. Zahlreiche Schleimbeutel (Bursa) verhindern, dass es durch die großen Bewegungen zu einer übermäßigen Abnützung der Knochen und Gelenksstrukturen kommt. Bei Fehl- oder Überbelastung können sie sich entzünden (Bursitis).
Das Schultergelenk ist darüber hinaus von den umgebenden Gelenken (Hand- und Ellbogengelenk, Gelenke des Schultergürtels, Hals- und Brustwirbelsäule sowie dem ganzen Brustkorb) ebenso beeinflusst wie vom myofaszialen System (Muskeln, Faszien und Sehnen), über welches auch ein Einfluss von den inneren Organen, wie etwa dem Magen oder der Leber, auf das Glenohumeralgelenk möglich ist. All diese Strukturen können die Funktion des Gelenks beeinflussen und zu Bewegungseinschränkungen oder Schmerzen führen.
Um festzustellen, wodurch Beschwerden im Schultergelenk entstanden sind, ist eine genaue Untersuchung und ein komplexes Wissen über die anatomischen und strukturellen Zusammenhänge nötig. Ein Osteopath kann in einer Untersuchung die mögliche Ursache für Schulterprobleme herausfinden und diese, je nach Ursache, gezielt behandeln. Manchmal sind zusätzliche Untersuchungen nötig. Mit Hilfe eines MRT (Magnetresonanztherapie) können die Muskeln, Sehnen, Bänder, Kapsel und Knorpel dargestellt werden. Ein Röntgen hilft Verletzungen an den Knochen zu diagnostizieren und mit einem Ultraschall können Entzündungen in den Sehnen oder Schleimbeuteln bestätigt werden.
Für eine zielgerichtete Therapie ist es wichtig zu wissen, welche Strukturen beeinträchtigt sind und vor allem auch, wo die Ursache der Beschwerden liegt. So kann es sein, dass ein Osteopath an einer völlig anderen Stelle oder Struktur arbeitet, als an der Schulter selbst, um die Funktion wieder herzustellen.
Unser Experte für Schulterbeschwerden ist Markus Schmidt. Termine können Sie telefonisch unter +43 650 4638867 buchen.
Wir freuen uns, Sie in unserer Gemeinschaftsordination praxis13 in der Hietzinger Hauptstraße 36/7, 1130 Wien begrüßen zu dürfen!
Schulterschmerzen effektiv behandeln
was bei nackenbeschwerden wirklich hilft - die analyse der belastungsfaktoren muss genauso individuell sein wie die behandlung.
Schulterschmerzen können aufgrund von Unfällen, aber auch schleichend ohne klare Ursache entstehen. Die Schmerzen können direkt im Schultergelenk oder auch im Schultergürtel oder Arm auftreten. Um nach Unfällen abzuklären, ob es sich um einen Knochenbruch oder eine knöcherne Absplitterung handelt, muss ein Röntgen gemacht werden. Für die Beurteilung der Weichteile (Muskeln, Sehnen), der Bänder und des Knorpels ist ein MRT erforderlich. Weiters lassen sich durch eine Ultraschall-Untersuchung Verkalkungen oder Entzündungen im Gelenksbereich und der umgebenden Strukturen feststellen.
Sollte keine chirurgische Intervention nötig sein, so ist (nach ärztlicher Anordnung) eine physiotherapeutische oder osteopathische Behandlung indiziert. Es werden beim ersten Besuch alle Belastungsfaktoren berücksichtigt und eine genaue Untersuchung findet statt, um die Ursache der Schmerzen festzustellen. Diese können aufgrund von verspannten Muskeln ebenso entstehen wie durch fasziale Spannungen, die beispielsweise von Organen in den Schulterbereich ziehen. Die Behandlung wird, in Abhängigkeit von der Ursache, individuell an Ihre Bedürfnisse angepasst.
Wir freuen uns über Kontaktaufnahme in unserer Praxis bei einem unserer Schulterspezialisten:
Ingo Janous - online Termin buchen
Markus Schmidt - +43 650 4638867
Foto von Mitchell Hollander @mitchures
Was bei Nackenbeschwerden wirklich hilft | praxis13
was bei nackenbeschwerden wirklich hilft - die analyse der belastungsfaktoren muss genauso individuell sein wie die behandlung.
Wer kennt es nicht: Eine verkrampfte, schmerzhafte Nackenmuskulatur, die einen im Alltag oder auch beim Liegen im Bett und beim Schlafen plagt. Fast jeder Erwachsene hatte bereits mit Nackenschmerzen zu kämpfen und auch viele Jugendliche kennen Beschwerden in dieser Region.
Die Verspannungen können sich in die Arme oder auch in den Kopf weiter ausbreiten und dadurch noch an anderen Stellen im Körper Symptome machen. Wichtig ist heraus zu finden, was die Ursache für die Beschwerden ist und diese dann adäquat zu beseitigen und zu behandeln.
Es gibt viele verschiedene Ursachen für Nackenschmerzen. Stress beispielsweise hat häufig zur Folge, dass man die Schultern nach oben zieht und führt darüber hinaus zu einer Übersäuerung des Gewebes. Einseitige Belastungen und Haltungen wie die Arbeit am PC oder das viele nach unten sehen auf ein Handy können ebenfalls zu Verspannungen im Nacken führen, die Schmerzen auslösen. Allerdings können auch die faszialen Züge von inneren Organen oder anderen Körperregionen ausschlaggebend für den verspannten Nacken sein.
Somit muss die Behandlung von Nackenbeschwerden sehr individuell erfolgen und der Erfolg der Behandlung hängt davon ab, ob man den tatsächlichen Auslöser erkannt und beseitigt hat. Die ernüchternde Antwort lautet somit: Es gibt nicht die eine Übung oder die eine Technik, die bei allen gleichermaßen hilft. Die gute Nachricht ist, dass Nackenbeschwerden sehr gut behandelbar sind und wir als TherapeutInnen mit Ihrer Hilfe meist sehr gut die spezifischen Belastungsfaktoren heraus filtern können und Ihnen adäquate Lösungen anbieten können.
In der Physiotherapie liegt der Fokus in der Analyse der täglichen Anforderungen und der Statik des Bewegungsapparats und dementsprechend wird ein individuelles Programm entwickelt, mit dem Sie sich aktiv und eigenständig helfen können. Darüber hinaus werden die nötigen Maßnahmen besprochen, um in Zukunft frei von Beschwerden zu bleiben und manuelle Techniken eingesetzt, um die verspannten und blockierten Regionen zu lockern und lösen.
In der Osteopathie wird darüber hinaus untersucht, ob durch Organsysteme oder Faszienstränge eine Blockade bzw. Verspannung der Nackenregion entstanden ist oder begünstigt wurde und diese wird bei Bedarf behandelt. Ebenso wird das Cranio-Sakrale-System (der Schädel mit dem Gehirn und das gesamte Nervensystem) in die Untersuchung und Behandlung mit einbezogen und somit eine ganzheitliche Behandlung des Körpers angestrebt.
Die PhysiotherapeutInnen unserer Praxisgemeinschaft haben alle eine zusätzliche Ausbildung als OsteopathInnen und können Ihnen somit eine ganzheitliche und gezielte Befundung und Behandlung anbieten. Bei Bedarf können Sie sich gerne einen Termin vereinbaren:
Ingo Janous - online Termin buchen
Markus Schmidt - +43 650 4638867
Physiotherapie bei Rückenschmerzen (Lumbalgie) in Hietzing | 1130 Wien
Zimmer in Praxis | Ordination zu mieten | Hietzinger Hauptstraße in 1130 Wien | Bei Interesse melden Sie sich bei Johanna Hocher unter Johanna.hocher@praxis13.at
Es gibt zahlreiche Ursachen für Lumbalgie (Rückenschmerzen). Vor allem einseitige Belastungen oder auch Überlastung können zu akuten und auch chronischen Schmerzen führen. Zu allererst sollte immer ein Besuch beim Orthopäden stattfinden, der eine Diagnose stellt. Beim Orthopäden können Sie konkret nach einer Verordnung für Physiotherapie fragen (sie soll folgende Zuweisung enthalten: 10x45 Min Heilgymnastik, 10x15 Min Heilmassage).
Mit Hilfe einer physiotherapeutischen Behandlung bekommen Sie sowohl akute, als auch chronische Schmerzen gut in den Griff.
Ein individuelles Übungspgrogramm hilft Ihnen verspannte Muskeln zu lockern, blockierte Gelenke zu mobilisieren und schwache Muskeln zu stärken. Durch manuelle Techniken werden diese Maßnahmen unterstützt.
Wenn Sie Interesse an einer Physiotherapie haben können Sie sich gerne einen Termin vereinbaren: www.praxis13.at.
Wir freuen uns Sie in unserer Praxis Willkommen zu heißen!
Krisen bewältigen mit psychologischer Beratung und Psychotherapie in Wien
Zimmer in Praxis | Ordination zu mieten | Hietzinger Hauptstraße in 1130 Wien | Bei Interesse melden Sie sich bei Johanna Hocher unter Johanna.hocher@praxis13.at
Jeder kann im Leben in Situationen kommen, in denen er das Gefühl hat alleine nicht mehr weiter zu wissen. Wichtig ist es sich dann professionelle Unterstützung zu suchen.
Mit Hilfe von geschulten PsychologInnen können Strategien entwickelt werden, um die eigenen Ressourcen zu stärken und so die Belastungen zuversichtlich zu bewältigen. Hat man eine gute Begleitung, so kommt man in der Regel sogar gestärkt aus solchen Krisen hinaus und profitiert durch die neu entwickelte Stabilität.
Unsere beiden Klinischen- und Gesundheitspsychologinnen Mag. Sandra Katzer (+43 681 20356499) und Mag. Sara Hummelbrunner (+43 664 9214234) stehen Ihnen mit Ihrer professionellen Beratung in diesen Zeiten zur Seite.
Nähere Informationen finden Sie unter www.praxis13.at.
Willkommen Sara Hummelbrunner | Klinische Gesundheitspsychologin und Entspannungstherapeutin
Ab März 2022 arbeitet Mag. Sara Hummelbrunner in unserer Praxisgemeinschaft praxis13. Sie ist Klinische Gesundheitspsychologin und Entspannungstherapeutin. Termine können direkt bei Frau Mag. Hummelbrunner unter praxis@sara-hummelbrunner.at ausgemacht werden.
Wir freuen uns über den interdisziplinären Austausch und die gute Ergänzung unseres bisherigen Therapieangebots.
Herzlich Willkommen im Team!
Willkommen Sandra Makovec | Heilmassage und gewerbliche Massage
Ab August 2021 wird Sandra Makovec in unserer Praxisgemeinschaft zu arbeiten beginnen. Sie ist Heilmasseurin sowie Gewerbliche Masseurin und bietet darüber hinaus auch Craniosakrale Therapie nach Upledger an. Termine können direkt bei Frau Makovec unter + 43 677 61272488 ausgemacht werden.
Wir freuen uns über den interdisziplinären Austausch und die gute Ergänzung unseres bisherigen Therapieangebots.
Herzlich Willkommen im Team, Sandra!
praxis13 | Eröffnung der neuen Praxis in Hietzing | 1130 Wien
Wir freuen uns über die Eröffnung unserer neuen Praxis. Seit 29.06 empfangen wir unsere PatientInnen hier.
Wir dürfen Ihnen hier die ersten Einblicke geben und freuen uns, Sie in unserer Praxis begrüßen zu dürfen!
praxis13 | Osteopathie in Wien Hietzing | 1130 Wien
Nachdem wir mit unserer Praxisgemeinschaft nach 1130 Wien umgezogen sind, bieten wir Osteopathie nun in jenem Bezirk an, in dem wir sie auch gelernt haben. Wir haben alle drei unsere Ausbildung an der Wiener Schule für Osteopathie absolviert und freuen uns daher besonders, nun dort zu arbeiten, wo unsere Wurzeln sind.
Osteopathie ist eine ganzheitliche Methode, bei der mit den Händen Blockaden (in Form von zu viel Spannung oder zu wenig Bewegung) erspürt und behoben werden. Ziel ist es, im Körper alles in Bewegung und somit im Fluss zu halten.
Wir freuen uns, Sie in unserer neuen Praxis zu begrüßen. Näheres können Sie unter Osteopathie auf unserer Homepage erfahren.
Markus Schmidt | Hausbesuche für Physiotherapie in 1130 und 1140 Wien
Für PatientInnen nach orthopädischen oder unfallchirurgischen Operationen (Hüft- oder Knieprothese, Oberschenkelhalsbruch u.v.m.) sowie PatientInnen mit Gangunsicherheit bietet Markus Schmidt auch Hausbesuche für Physiotherapie im 13. und 14. Bezirk an.
Eine Behandlung dauert 30 Minuten und kostet 70 Euro. Sie benötigen dafür eine Verordnung von Ihrem praktischen Arzt, Orthopäden oder Neurologen für 30 Minuten Physiotherapie mit Hausbesuch.
Termine können Sie direkt bei Herrn Schmidt unter +43 650 4638867 vereinbaren.
Willkommen Sandra Katzer | Psychotherapie und Verhaltenstherapie in Hietzing | 1130 wien
Ab Juli 2021 wird MMag. Sandra Katzer in unserer Praxisgemeinschaft zu arbeiten beginnen. Sie ist Klinische und Gesundheitspsychologin und bietet Psychotherapie und Verhaltenstherapie als Psychotherapeutin an.
Wir freuen uns über den interdisziplinären Austausch und die gute Ergänzung unseres bisherigen Therapieangebots.
Herzlich Willkommen im Team, Sandra!
Generalsanierung praxis13 | Baustellenfotos
baustellenfotos unserer neuen praxis in der hietzinger hauptstraße 36a | osteopathie physiotherapie psychotherapie massage
Unsere neue Praxis wird derzeit generalsaniert und soll am 01. Juni 2021 bezugsfertig sein.
Die Wohnung ist Richtung Norden ausgerichtet und liegt somit an der Auhofstraße. Sie umfasst 148 m2 und hat vier Therapieräume. Zwei dieser Räume werden für Osteopathie und Physiotherapie genutzt, ein Raum für Massage und im vierten Raum findet Psychotherapie statt.
Wir freuen uns auf die Fertigstellung und dass wir Ihnen ein umfassendes und ganzheitliches Therapieangebot bieten können.
praxis13 | Unsere neue Website
unsere neue Homepage ist online.
Herzlich Willkommen auf unserer neuen Homepage!
Wir sind ein Team aus drei OsteopathInnen mit Grundausbildung in Physiotherapie.
Der Sitz unserer derzeitigen Praxis befindet sich in der Diesterweggasse 16/4 in 1140 Wien. Im Juni 2021 werden wir in unsere neue Praxis in Hietzing ziehen. Sie können unsere Homepage unter www.praxis13.at abrufen.
Unsere neue Anschrift lautet Hietzinger Hauptstraße 36, 1130 Wien. Ein weiterer Zugang befindet sich in der Auhofstraße 7b.